10 EXERCÍCIOS DE COLUNA PARA SEU PACIENTE FAZER EM CASA
- vitor andrade

- 30 de abr. de 2020
- 12 min de leitura
Atualizado: 2 de mai. de 2020
10 EXERCÍCIOS DE COLUNA PARA SEU PACIENTE FAZER EM CASA
Antes de passar quais exercícios de coluna passar para o seu paciente, precisamos entender um pouco melhor sobre essa região do corpo!
A coluna vertebral é o eixo do corpo, sendo seu pilar central. Apresenta uma combinação marcante de qualidades estruturais, tornando-a um mecanismo altamente versátil.
As vértebras da coluna mantêm a estrutura rígida o suficiente para fornecer um suporte adequado ao corpo, porém é flexível para permitir um alto grau de flexibilidade. A coluna trabalha também para fornecer proteção para a medula espinal e raízes nervosas contidas em seu interior.
De frente, a coluna vertebral parece retilínea, mas no plano sagital ela apresenta 4 curvaturas:
Cervical
Torácica
Lombar
Sacral
Essas curvaturas aumentam a resistência aos esforços de compressão axial.
Já a flexibilidade do eixo vertebral se deve à configuração em múltiplas peças sobrepostas e unidas entre si por elementos ligamentares e musculares.
Vértebras
As vértebras são formadas pelo corpo vertebral, a parte mais espessa da vértebra. O arco posterior é formado por dois pedículos que se projetam na porção posterior, sendo completados por duas lâminas que circundam um espaço chamado forame vertebral.
É através desse forame que a medula espinal passa.
Os processos articulares se originam lateralmente, onde a lâmina e o pedículo se unem com as superfícies lisas, ligeiramente curvadas para que haja a articulação com as vértebras superiores e inferiores.
A coluna é formada por:
7 Vértebras Cervicais
12 Torácicas
5 Lombares
4 Sacrais
5 Coccígeas
Disco intervertebral
Entre as vértebras existe uma estrutura que as une, chamada de disco intervertebral, que ajuda a absorver as cargas, distribuindo a pressão e impedindo o contato entre as vértebras.
O disco é dividido em duas partes:
1) Núcleo Pulposo: formado por uma substância gelatinosa composta por 88% de água. Não existem vasos e nem nervos no interior do núcleo.
2) Anel Fibroso: constituído por um conjunto de camadas fibrosas concêntricas. Esse anel constitui um verdadeiro tecido de fibras que impede qualquer exteriorização do núcleo.
Músculos
Os músculos do pescoço, tronco e lombar, além de permitirem o movimento, atuam como estabilizadores de coluna. Sem essa estabilização dinâmica formada pelos músculos a coluna poderia colapsar na posição ereta.
A coluna vertebral é mantida ereta por músculos dorsais profundos. Um desses músculos é o eretor espinhal, que se divide em 3 segmentos:
Iliocostal: permite a extensão e inclinação lateral da coluna.
Longo: permite a extensão e inclinação lateral. Ele permite também a extensão e rotação da cabeça.
Espinhal: permite a extensão da coluna vertebral.
A ação do eretor espinhal é auxiliada pelos músculos interespinhais, transversos e rotadores, que evitam a rotação da coluna vertebral quando os músculos longos se contraem.
Os músculos abdominais reto, oblíquo externo e oblíquo interno permitem a flexão e inclinação da coluna vertebral. Os escalenos também são responsáveis pelo movimento lateral.
Principais patologias de coluna
As dores de coluna podem ser causadas por várias patologias, sendo responsáveis por altos níveis de incapacidade, sendo a principal causa de falta no trabalho.
A seguir serão descritas as principais patologias que podem causar dor na coluna vertebral, para saber quais exercícios de coluna passar para seu paciente realizar em casa!
Hérnia de disco lombar
O disco intervertebral suporta e distribui as cargas em movimento, permitindo um movimento estável da coluna. Sob efeito da pressão axial, a substância do núcleo pulposo pode extravasar em diferentes direções.
A partir dos 25 anos de idade as fibras do anel fibroso começam a se degenerar, fazendo com que a substância do núcleo pulposo possa atravessar através das fibras do anel.
A hérnia de disco lombar ocorre por um deslocamento do conteúdo do disco intervertebral, chamado de núcleo pulposo, através de sua membrana externa, chamada de ânulo fibroso.
A maioria das hérnias de disco lombares ocorrem na porção posterior e lateral, podendo aparecer após um esforço de levantamento de uma carga com o tronco inclinado para a frente.
Dependendo da quantidade de material herniado, poderá resultar em compressão e irritação das raízes lombares e do saco dural, gerando uma dor conhecida como dor ciática.
A hérnia de disco lombar é o diagnóstico mais comum entre as alterações degenerativas da coluna, sendo a principal causa de cirurgia na coluna.
A hérnia discal ocorre principalmente entre a quarta e quinta décadas de vida, na idade média de 37 anos. Porém, a doença pode ser descrita em todas as faixas etárias, com maior prevalência em homens e em mulheres acima dos 35 anos.
É considerada tão comum que a hérnia de disco já se tornou um problema de saúde mundial, por causa da incapacidade que pode gerar.
Quadro clínico
O quadro clínico da hérnia discal lombar começa com uma lombalgia, que pode evoluir para uma lombociatalgia e no final, persistir como ciática pura.
Quando a hérnia discal alcança a face profunda do ligamento vertebral comum posterior, as suas fibras nervosas entram em tensão, resultando em dores lombares. Posteriormente, a hérnia comprime o nervo, causando dores radiculares.
Dependendo no nível da hérnia de disco lombar e da compressão radicular, a sintomatologia pode ser diferente. Se a hérnia se localizar entre a L4 e L5, há compressão da quinta raiz lombar, provocando dor na face póstero-lateral da coxa e do joelho, face lateral dos gastrocnêmios e face dorsal do pé até o hálux.
Se a hérnia se localizar entre L5-S1, há compressão da primeira raiz sagrada, provocando dor na face posterior da coxa, joelho, gastrocnêmios, calcanhar e margem lateral do pé até o quinto dedo.
Existem exercícios de coluna específicos para tratar Hérnia de Disco!
Lombalgia
A lombalgia é uma das causas mais frequentes de incapacidade. A prevalência dessa síndrome é de 60-85% durante a sobrevida dos indivíduos. Em todos os momentos, entre 15% e 20% dos adultos tem lombalgia, sendo que a maioria é inespecífica e ocorre em todas as faixas etárias.
A lombalgia aguda é uma condição auto-limitada, sendo que 90% dos doentes se recupera de forma espontânea em 4 a 7 semanas.
Fatores constitucionais, individuais, posturais e ocupacionais podem exercer influência na ocorrência das lombalgias.
Dentre os ocupacionais, podem-se destacar as sobrecargas da coluna lombar que são geradas pelo levantamento de peso, deslocar objetos pesados, permanecer sentado por tempo prolongado, expor-se estímulos vibratórios prolongadamente, isoladamente ou combinadamente.
Ganho de peso, obesidade, a altura, má postura, fraqueza dos músculos abdominais e espinais e a falta de condicionamento físico são fatores de risco para o desenvolvimento de lombalgia.
As lombalgias podem se classificadas de acordo com a duração:
Agudas: apresentam início súbito e tem duração inferior a 6 semanas
Subagudas: apresenta duração entre 6 a 12 semanas
Crônicas: apresenta duração superior a 12 semanas
Recorrente: reaparece após períodos sem sintomas
As lombalgias são também classificadas em:
Inespecíficas: são aquelas que a causa anatômica ou neurofisiológica não é identificada.
Específicas: resultantes de hérnia discal, espondilolistese, estenose do canal raquidiano, instabilidade definida, fraturas vertebrais, tumores, infecções e doenças inflamatórias da coluna lombar.
Quadro Clínico
O quadro clínico da lombalgia é usualmente definido como uma dor localizada abaixo da margem das últimas costelas e acima das linhas glúteas inferiores, com ou sem dor nos membros inferiores.
A dor é intensa e de início súbito lancinante, descrita como queimor, choque ou latejamento, que se inicia na lombar e irradia, em alguns casos, para o membro inferior, atingindo a extremidade distal e que piora com a tosse o espirro.
A dor de origem mecânica se localiza na lombar e pode irradiar para membros inferiores acompanhando ou não a distribuição nervosa, sendo geralmente agravada pelos movimentos da coluna lombar.
Já a dor de origem vascular apresenta-se como claudicação intermitente, sendo geralmente acompanhada por anormalidades na temperatura e coloração da pele, além de alterações no trofismo.
Existem exercícios de coluna específicos para tratar a Lombalgia!
Cervicalgia
A cervicalgia acomete um número considerável de indivíduos, com uma média de 12% a 34% de uma população adulta em alguma fase da vida, tendo uma maior incidência no sexo feminino e trazendo muitos prejuízos das atividades de vida diária.
A cervicalgia dificilmente se inicia de maneira súbita, estando geralmente relacionada com movimentos bruscos, longa permanência em posição forçada, esforço ou trauma.
A doença se caracteriza por uma dor localizada na coluna cervical, proveniente de distúrbios musculoesqueléticos na região posterior do pescoço e superior do pescoço e superior das escápulas ou zona dorsal alta, isenta de sinais de radiculopatias, ou seja, não apresenta irradiação ou parestesia.
Pode ser classificada em:
Aguda: há presença de dor súbita.
Crônica: quando se torna persistente.
A cervicalgia pode ser idiopática, quando não possui causa aparente, ou der uma dor decorrente de trauma.
São vários os fatores associados ao surgimento da cervicalgia, como esforço repetitivo, posturas inadequadas de longa permanência durante atividades laborais, movimentos bruscos e traumas.
Quadro clínico
A dor é o sintoma mais evidente e incômodo, mas a cervicalgia pode ser associada a limitação de movimentos, quadros inflamatórios, danos aos tecidos periarticulares, fatigabilidade de flexores e extensores da cervical, redução da propriocepção e rigidez local.
Existem exercícios de coluna específicos para tratar a Cervicalgia!
Osteoartrose da coluna
Os processos degenerativos estão presentes em todos os segmentos da coluna, sendo mais frequentes na coluna cervical e lombar.
A osteoartrose de coluna vertebral se relaciona com anormalidades degenerativas das articulações sinoviais da coluna, as articulações apofisárias.
Em etapas progressivas, surgem nessas articulações fibrilações e erosões na cartilagem articular, eburnização do osso subcondral, hiperplasia e até ancilose fibrosa ou óssea.
Na radiografia é possível perceber perda de espaço articular, esclerose óssea e até ancilose articular.
Esses dados são mais visíveis na coluna cervical, e de difícil identificação na lombar e dorsal. A osteoartrose de coluna também é conhecida como síndrome facetária.
Quadro Clínico
O processo degenerativo atinge todas as estruturas da coluna, mas só produz sintomatologia evidente quando comprime a raiz nervosa que está no orifício de conjugação ou a medula no canal vertebral.
Portanto, fora da possível estrutura articular, o que não ocorre com outra articulação.
As artroses diartrodiais produzem dores por irritar terminações nervosas das próprias estruturas degeneradas, não tendo uma terminação nervosa tão nítida, como são as raízes raquidianas.
Existem exercícios de coluna específicos para tratar Osteoartrose!
Osteófitos (bico de papagaio)
Os osteófitos são formados através do crescimento em excesso de osso saudável nas vértebras.
Esses osteófitos são importantes para proteção contra forças compressivas, que excedem a capacidade de resistência do osso.
Existem dois tipos de osteófitos marginais, um que protege o espaço articular e outro que atua no desenvolvimento de inserções capsulares nas extremidades das articulações.
Independente do tipo, os osteófitos crescem sempre seguindo as linhas das forças mecânicas que incidem sobre a área de crescimento.
Quadro Clínico
Geralmente os osteófitos em si não causam dor, sendo assintomático em muitos casos.
Porém, dependendo da postura corporal e com movimentação inadequada, o paciente pode relatar algum tipo de dor.
Existem exercícios de coluna específicos para tratar Bico de Papagaio!
Como tratar com a fisioterapia?
O tratamento fisioterapêutico da coluna vertebral e do tronco segue os mesmos princípios do tratamento dos membros. Porém, existe um fator de complicação, pois a coluna está próxima a estruturas-chave da medula espinal e das raízes nervosas.
É preciso realizar uma avaliação completa, analisando todas as estruturas do local da lesão para então traçar a conduta com o objetivo de devolver ao paciente a realização de suas atividades de vida diária e profissional sem dor e com o mínimo possível de sequela.
Além dos exercícios de coluna, existem várias terapias são utilizadas no tratamento fisioterapêutico das patologias. Como:
1) Crioterapia
A crioterapia consiste no uso de gelo e/ou compressas geladas, com temperatura entre 0º e 18ºC.
O corpo humano responde as baixas temperaturas através de uma série de respostas locais, como a vasoconstrição e diminuição do metabolismo local, reduzindo o processo inflamatório.
O gelo também diminui os impulsos dolorosos que são levados ao sistema nervoso central, diminuindo consideravelmente a dor.
O frio pode ser usado tanto em lesões agudas como crônicas.
2) Termoterapia
A termoterapia utiliza os recursos do calor para conseguir determinadas respostas do corpo humano.
Pode ser superficial, agindo apenas nas estruturas superficiais limitados a profundidades menores que 2cm, e profunda, com o calor conseguindo penetrar nas estruturas mais profundas, que estão localizadas a mais de 2cm da superfície do corpo.
O calor oferece efeitos opostos ao do frio, aumentando o metabolismo local e aumentando a circulação sanguínea, que pode ser benéfico de acordo com tipo de lesão. O calor também ajuda a diminuir a dor e o espasmo muscular.
O calor geralmente é utilizado em lesões sub-agudas e crônicas.
3) Ultrassom
O ultrassom é um aparelho que atua tanto em lesões superficiais como profundas, produzindo efeitos térmicos e atérmicos.
O ultrassom aumenta a taxa de reparo tecidual, melhora a cicatrização, aumenta o fluxo sanguíneo, aumenta a extensibilidade do tecido, reduz os depósitos de cálcio, reduz a dor e o espasmo.
O aparelho pode ser usado em lesões agudas (com parâmetros que predominam os efeitos atérmicos) e em lesões crônicas.
4) TENS
O TENS (estimulação elétrica nervosa transcutânea), é um aparelho que utiliza recursos elétricos que emitem correntes para estimular fibras nervosas, através de eletrodos posicionados na pele.
É amplamente utilizado para manejo da dor aguda e crônica, para auxiliar o processo de reabilitação.
5) Laser
Na reabilitação é utilizado o aparelho de laser de baixa intensidade, que utiliza uma luz especial monocromática, colimada e coerente. Nas lesões musculoesqueléticas, o laser utilizado é o de AsGa (arseneto de gálio), pois ele possui maior profundidade de absorção.
O laser tem ação anti-inflamatória, analgésica, anti-edematosa e cicatrizante.
Os recursos físicos são utilizados para controle da dor e da inflamação nas fases agudas das patologias de coluna, como adjuvantes ao tratamento.
Depois que os sintomas iniciais são controlados, uma série de exercícios são prescritos com o objetivo de alongar e fortalecer a região da lesão, para melhorar a força e resistência de toda a coluna vertebral.
Também é importante trabalhar a mobilidade e fortalecer os músculos estabilizadores da coluna.
Durante a fase aguda, enquanto a dor ainda é intensa, além dos recursos físicos, recursos manuais como massagens e pompages podem ser utilizados para ajudar no manejo da dor.
Os exercícios devem ser leves, ativos livres ou isométricos, sem uso de carga. É importante sempre respeitar a dor e ir avançando na terapia com cuidado, de acordo com a evolução do paciente.
É importante ensinar o paciente como desempenhar de forma segura as suas atividades de vida diária e as atividades de trabalho.
Após controlar a dor e a inflamação, é preciso avançar para um programa de reabilitação que aumente a resistência à fadiga, fortalecendo toda a musculatura para preparar o paciente e deixá-lo pronto e seguro para o retorno de suas atividades.
Um programa de exercícios mais intensos pode ser prescrito, com exercícios de alongamento e fortalecimento com exercícios resistidos e isométricos de forma global, porém com ênfase dos músculos da região da coluna e estabilizadores.
É preciso aumentar mobilidade dos músculos, articulações, fáscias e nervos retraídos. Também é preciso ensinar o paciente algumas técnicas para melhorar o controle neuromuscular, aumentar a força muscular e a resistência.
É importante ensinar o paciente como manter uma mecânica corporal segura durante as atividades como levantar, empurrar, puxar e alcançar objetos, além de ensinar como manter uma postura correta durante a realização das atividades de vida diária e profissionais, para impedir que a patologia de coluna possa ter períodos de agudização.
Caso o paciente trabalhe com o manuseio de materiais pesados ou realize atividades esportivas de alta intensidade, é necessário um programa adicional de reabilitação para que ele possa retornar a essas atividades de forma segura.
Para hérnias de disco cervicais e cervicalgias, técnicas de pompage e tração podem estimular a circulação de líquidos e espaça as entrelinhas articulares ao longo do segmento, facilitando a nutrição da cartilagem articular.
Lição de casa: 10 exercícios de coluna para seu paciente
Existem alguns exercícios de coluna que podem ser feitos em domicílio que são muito benéficos para a reabilitação de patologias de coluna e também podem ser realizados como preventivos, para evitar o desenvolvimento de dores e patologias de coluna no geral.
Vamos conhecer alguns?
1) Mobilidade de coluna Paciente em posição de 4 apoios. Solicitar retroversão pélvica com flexão de cabeça. Depois solicitar anteversão pélvica com extensão de cabeça. Esse é um dos exercícios de coluna que trabalha a mobilidade e relaxa a musculatura da coluna, sendo um ótimo exercício para ser utilizado em quadros agudos e dolorosos, pois o movimento diminui a dor.

2) Alongamento de cadeia posterior Paciente em posição de 4 apoios. Solicitar que, sem que tire os pés do chão, o paciente realize uma extensão de joelhos, levando o quadril para cima e tentando encostar os calcanhares no chão. Esse exercício alonga toda a cadeia posterior, importante para a manutenção da extensibilidade dos músculos da coluna.
3) Mobilidade de quadril e ombro
Paciente deitado em decúbito ventral, com a testa apoiada em um travesseiro que mantenha o alinhamento da cervical.
Solicitar que realize uma extensão de ombro e quadril contralateral (ombro direito e quadril esquerdo), depois solicitar a extensão do outro lado (ombro esquerdo e quadril direito). Os movimentos devem ser feitos de forma alternada.
Esse exercício além de trabalhar a mobilidade de ombro e quadril, melhora a estabilização lombar e torácica.
4) Ponte
Paciente em decúbito dorsal, com flexão de quadril, joelhos e pés apoiados. Solicitar que realize o levantamento do quadril e torácica, de forma segmentada.
Esse exercício trabalha mobilidade coluna torácica, lombar e fortalece a musculatura abdominal e glútea.
5) Alongamento de glúteo máximo Paciente em decúbito dorsal. Solicitar que o paciente abrace as duas pernas. O glúteo máximo é um dos músculos que, além de realizar extensão de quadril, trabalha na estabilização da coluna lombar. Esse é um dos exercícios de coluna que alonga parte inferior da coluna lombar, coluna sacral e glúteo máximo.

6) Abdominal isométrico
Paciente em decúbito dorsal. Solicitar que o paciente realize uma flexão de quadril e joelho à 90º, sem apoiar os pés no chão (as pernas ficam suspensas no ar). Manter a posição por 15 segundos.
Os músculos abdominais são muito importantes para a estabilização de coluna, além de realizar a flexão do tronco para a frente.
Quando essa musculatura está fortalecida e resistente, ela cria uma espécie de proteção em volta da coluna, prevenindo novas lesões ou recidivas da mesma lesão.

7) Prancha
Paciente em decúbito dorsal. Solicitar que mantenha a posição de prancha, com o corpo apoiado apenas pelos pés e antebraços. Manter a posição por 20 segundos e ir aumentando o tempo de acordo com evolução do paciente.
A prancha fortalece toda a musculatura anterior do corpo, com ênfase na musculatura estabilizadora.

8) Fortalecimento abdominal ( Reverso ) Deitada de costas, joelhos semiflexionados, mãos no chão, ao longo do corpo. Contraia o abdômen e traga os joelhos em direção ao peito até tirar o cóccix do chão. Faça 3 séries de 30 repetições.

9) Fortalecimento cervical , dorsal e lombar.
Paciente em decúbito dorsal de bruços em um colchonete ou esteira com as pernas e os braços estendidos ao lado do corpo como na imagem. Então, levantar a cabeça, o tronco e os braços por 10 repetições. Durante o movimento de extensão do tronco, o abdômen deve estar contraído e quando inspirar o ar na respiração, o corpo deve voltar à posição relaxada.
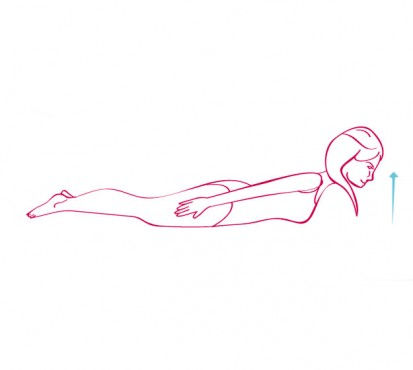
10) Fortalecimento cervical com auto resistência
Paciente sentado, com as mãos na nuca. Solicitar que realize uma extensão de cabeça, com o paciente resistindo o movimento no sentido contrário (de flexão). Os outros movimentos de cabeça (flexão, inclinação lateral e rotação também podem ser resistidos pelo paciente.
Dessa forma os músculos são fortalecidos de forma isométrica, aumentando a força e a resistência da musculatura de cervical.




Comentários